“ภาวะดื้ออินซูลิน” เป็นหนึ่งในปัญหาทางสุขภาพที่มักถูกมองข้าม แต่กลับเป็นก้าวสำคัญที่นำไปสู่โรคเบาหวานชนิดที่ 2 และความเสื่อมของร่างกายหลายประการ ในมุมมองของเวชศาสตร์ชะลอวัยและฟื้นฟูสุขภาพ เรามองว่าภาวะนี้ไม่ใช่แค่ “ก่อนเบาหวาน” แต่คือสัญญาณเตือนที่บ่งบอกถึงความไม่สมดุลภายในร่างกายที่ส่งผลกระทบต่อคุณภาพชีวิตโดยรวม อินซูลิน ซึ่งเป็นฮอร์โมนสำคัญที่ทำหน้าที่นำน้ำตาลเข้าสู่เซลล์ เพื่อเปลี่ยนเป็นพลังงาน เมื่อเกิดภาวะดื้ออินซูลิน เซลล์จะไม่ตอบสนองต่ออินซูลินอย่างที่ควร ทำให้ตับอ่อนต้องผลิตอินซูลินเพิ่มขึ้นเพื่อรักษาระดับน้ำตาลในเลือดให้ปกติ แต่เมื่อเวลาผ่านไป ตับอ่อนจะทำงานหนักจนอ่อนล้า และไม่สามารถผลิตอินซูลินได้เพียงพอ นำไปสู่ระดับน้ำตาลในเลือดสูงเรื้อรัง และพัฒนาเป็นโรคเบาหวานในที่สุด การทำความเข้าใจและจัดการกับภาวะนี้อย่างทันท่วงที จึงเป็นหัวใจสำคัญของการฟื้นฟูสุขภาพและป้องกันโรคร้ายแรงในระยะยาว
กลไกของภาวะดื้ออินซูลิน: ความเข้าใจพื้นฐานที่สำคัญ
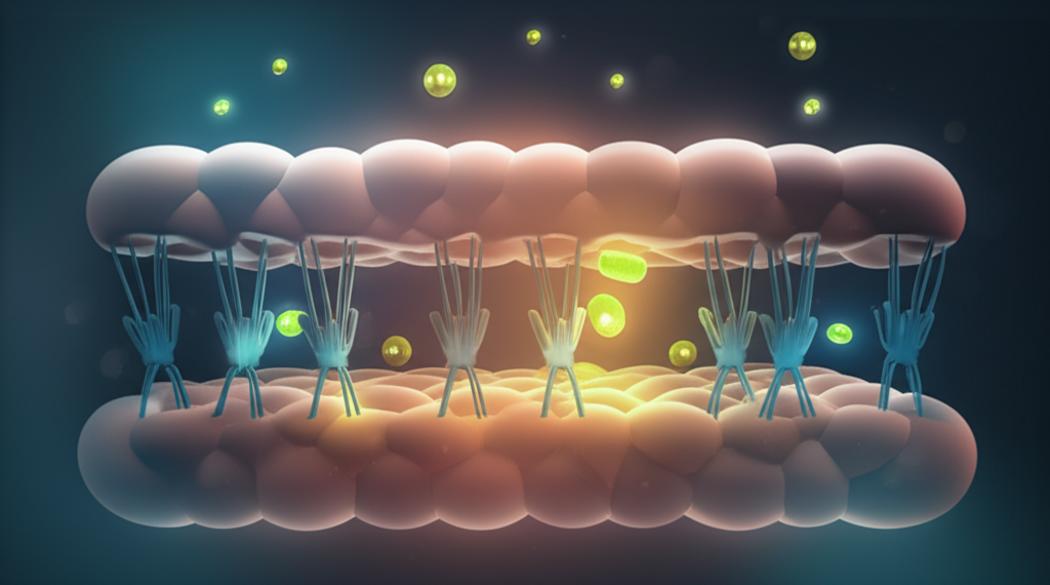
ภาวะดื้ออินซูลินเกิดขึ้นเมื่อเซลล์ต่างๆ ในร่างกาย เช่น เซลล์กล้ามเนื้อ ตับ และเนื้อเยื่อไขมัน ลดความสามารถในการตอบสนองต่อฮอร์โมนอินซูลิน อินซูลินมีบทบาทหลักในการส่งสัญญาณให้เซลล์นำน้ำตาลกลูโคสจากกระแสเลือดไปใช้เป็นพลังงานหรือเก็บสะสมไว้ เมื่อเซลล์เกิด “การดื้อ” สัญญาณนี้จะอ่อนแอลง ทำให้ตับอ่อนต้องทำงานหนักขึ้นเพื่อผลิตอินซูลินในปริมาณที่สูงกว่าปกติ เพื่อพยายามรักษาระดับน้ำตาลในเลือดให้คงที่ในระดับปกติ การทำงานหนักของตับอ่อนนี้จะนำไปสู่ภาวะอินซูลินในเลือดสูง (hyperinsulinemia) ซึ่งเป็นกลไกที่ร่างกายใช้เพื่อชดเชยการดื้ออินซูลินในระยะแรก อย่างไรก็ตาม ภาวะอินซูลินสูงเรื้อรังนี้เองที่อาจส่งผลเสียต่อร่างกายหลายด้าน เช่น
- การเพิ่มขึ้นของไขมันสะสม โดยเฉพาะบริเวณช่องท้อง
- การเปลี่ยนแปลงของระบบฮอร์โมน และการอักเสบในระดับเซลล์
- ความเสี่ยงต่อการเกิดโรคหัวใจและหลอดเลือด และภาวะความดันโลหิตสูง
การทำความเข้าใจกลไกนี้ช่วยให้เรามองเห็นภาพรวมว่าภาวะดื้ออินซูลินไม่ใช่แค่เรื่องของน้ำตาลสูงเท่านั้น แต่เป็นความผิดปกติของระบบเผาผลาญที่ซับซ้อนและส่งผลกระทบต่อหลายอวัยวะ ซึ่งเป็นจุดเริ่มต้นของความเสื่อมถอยของสุขภาพ
ปัจจัยเสี่ยงด้านโภชนาการและไลฟ์สไตล์ที่สัมพันธ์กับ insulin resistance diabetes

ปัจจัยเสี่ยงหลักที่นำไปสู่ภาวะดื้ออินซูลินมักมาจากพฤติกรรมการกินและวิถีชีวิตที่ไม่สมดุลในยุคปัจจุบัน โดยเฉพาะอย่างยิ่งในกลุ่มผู้ที่มีความเสี่ยงต่อ insulin resistance diabetes การทำความเข้าใจปัจจัยเหล่านี้ช่วยให้เราสามารถปรับเปลี่ยนพฤติกรรมได้อย่างตรงจุดและมีประสิทธิภาพ:
- การบริโภคอาหารแปรรูปและน้ำตาลสูง: อาหารที่มีคาร์โบไฮเดรตเชิงเดี่ยวสูงและน้ำตาลฟรุกโตสในปริมาณมาก เช่น เครื่องดื่มรสหวาน ขนมหวาน และอาหารจานด่วน ทำให้ร่างกายต้องหลั่งอินซูลินในปริมาณมากและบ่อยครั้ง ซึ่งเป็นภาระต่อตับอ่อนและกระตุ้นให้เกิดการดื้ออินซูลิน
- การขาดกิจกรรมทางกาย: การใช้ชีวิตแบบนั่งๆ นอนๆ ขาดการออกกำลังกาย ทำให้เซลล์กล้ามเนื้อลดความไวต่ออินซูลินในการนำน้ำตาลไปใช้เป็นพลังงาน การออกกำลังกายโดยเฉพาะการสร้างกล้ามเนื้อช่วยเพิ่มการตอบสนองของเซลล์ต่ออินซูลินได้อย่างมีนัยสำคัญ
- ภาวะน้ำหนักเกินและโรคอ้วน: โดยเฉพาะไขมันที่สะสมบริเวณช่องท้อง (visceral fat) มีความสัมพันธ์อย่างยิ่งกับการหลั่งสารอักเสบและฮอร์โมนที่ส่งเสริมภาวะดื้ออินซูลิน ทำให้เซลล์ตอบสนองต่ออินซูลินได้น้อยลง
- ความเครียดเรื้อรังและการนอนหลับไม่เพียงพอ: ความเครียดเพิ่มระดับฮอร์โมนคอร์ติซอล ซึ่งสามารถเพิ่มระดับน้ำตาลในเลือดและส่งเสริมการดื้ออินซูลินได้ เช่นเดียวกับการนอนหลับที่ไม่เพียงพอหรือไม่มีคุณภาพ ซึ่งรบกวนสมดุลของฮอร์โมนต่างๆ ในร่างกาย
- การได้รับสารพิษจากสิ่งแวดล้อม: สารเคมีบางชนิดอาจส่งผลรบกวนการทำงานของระบบต่อมไร้ท่อและเพิ่มความเสี่ยงต่อภาวะดื้ออินซูลินได้
การระบุและแก้ไขปัจจัยเหล่านี้จึงเป็นหัวใจสำคัญในการป้องกันและฟื้นฟูสุขภาพของผู้ที่มีความเสี่ยง
บทบาทของสารอาหารและการดูแลเชิงฟื้นฟูเพื่อภาวะดื้ออินซูลิน

ในแนวทางของ Functional Nutrition และ Clinical Nutrition เราเน้นการใช้สารอาหารเป็นเครื่องมือหลักในการฟื้นฟูสมดุลของร่างกายเพื่อรับมือกับภาวะดื้ออินซูลิน ซึ่งต่างจากการใช้ยาที่มุ่งเน้นการควบคุมอาการเพียงอย่างเดียว การดูแลเชิงฟื้นฟูประกอบด้วย:
- การปรับรูปแบบการกิน:
- ลดคาร์โบไฮเดรตเชิงเดี่ยวและน้ำตาล: เน้นคาร์โบไฮเดรตเชิงซ้อนจากผัก ผลไม้ไม่หวาน และธัญพืชเต็มเมล็ด
- เพิ่มโปรตีนและไขมันดี: โปรตีนช่วยรักษามวลกล้ามเนื้อและควบคุมความอยากอาหาร ไขมันดี เช่น โอเมก้า 3 จากปลาทะเลน้ำลึก หรือไขมันจากอะโวคาโด ถั่ว เมล็ดพืช ช่วยลดการอักเสบและเสริมสร้างสุขภาพเซลล์
- ไฟเบอร์สูง: จากผักใบเขียว ผลไม้ และพืชตระกูลถั่ว ช่วยชะลอการดูดซึมน้ำตาลและส่งเสริมสุขภาพลำไส้
- สารอาหารที่จำเป็นต่อความไวของอินซูลิน:
- แมกนีเซียม: มีส่วนร่วมในกระบวนการเมตาบอลิซึมของกลูโคสและอินซูลิน การขาดแมกนีเซียมสัมพันธ์กับการดื้ออินซูลิน
- โครเมียม: ช่วยเพิ่มประสิทธิภาพการทำงานของอินซูลิน
- วิตามินดี: มีบทบาทสำคัญในการควบคุมระดับน้ำตาลในเลือด
- กรดอัลฟ่าไลโปอิก (ALA): เป็นสารต้านอนุมูลอิสระที่อาจช่วยปรับปรุงการทำงานของอินซูลิน
- การจัดการการอักเสบ: การเลือกรับประทานอาหารที่มีคุณสมบัติต้านการอักเสบ เช่น ขมิ้นชัน ขิง และการหลีกเลี่ยงอาหารที่กระตุ้นการอักเสบ เช่น น้ำมันพืชแปรรูป ก็เป็นสิ่งสำคัญในการลดภาวะดื้ออินซูลินในระดับเซลล์
การดูแลเชิงฟื้นฟูมุ่งเน้นการแก้ไขที่ต้นเหตุ เพื่อให้ร่างกายสามารถกลับมาทำงานได้อย่างมีประสิทธิภาพและยั่งยืน
แนวทางการดูแลระยะยาวในมุมมองแพทย์เวชศาสตร์ชะลอวัย

การดูแลภาวะดื้ออินซูลินในระยะยาวจากมุมมองของแพทย์เวชศาสตร์ชะลอวัยและฟื้นฟูสุขภาพ ไม่ได้จำกัดอยู่แค่การควบคุมระดับน้ำตาล แต่เป็นการฟื้นฟูสมดุลองค์รวมของร่างกายเพื่อชะลอความเสื่อมและส่งเสริมคุณภาพชีวิตที่ดี แนวทางสำคัญประกอบด้วย:
- การประเมินสุขภาพเชิงลึก: นอกจากการตรวจเลือดพื้นฐาน แพทย์อาจพิจารณาการตรวจระดับอินซูลินในเลือด (fasting insulin), HOMA-IR หรือการตรวจสารอาหาร เพื่อทำความเข้าใจถึงสาเหตุและระดับความรุนแรงของภาวะดื้ออินซูลินที่เฉพาะเจาะจง
- การปรับแผนโภชนาการเฉพาะบุคคล: เน้นการให้คำแนะนำด้านอาหารที่เหมาะสม โดยพิจารณาจากพันธุกรรม, ไลฟ์สไตล์, และภาวะสุขภาพ เพื่อออกแบบแผนการกินที่ช่วยลดภาระการทำงานของตับอ่อนและเพิ่มความไวของเซลล์ต่ออินซูลิน
- การสนับสนุนการเคลื่อนไหวและการออกกำลังกาย: ส่งเสริมการออกกำลังกายที่หลากหลาย ทั้งแอโรบิกและการฝึกความแข็งแรงของกล้ามเนื้อ ซึ่งเป็นกลยุทธ์สำคัญในการเพิ่มการใช้กลูโคสของกล้ามเนื้อและลดภาวะดื้ออินซูลิน
- การจัดการความเครียดและการนอนหลับ: แนะนำเทคนิคการจัดการความเครียด เช่น การทำสมาธิ โยคะ และปรับสุขอนามัยการนอนหลับ เพื่อลดผลกระทบของฮอร์โมนความเครียดต่อระดับน้ำตาลและการทำงานของอินซูลิน
- การใช้สารอาหารบำบัด (Nutraceuticals) อย่างเหมาะสม: หากจำเป็น อาจพิจารณาใช้สารอาหารที่มีหลักฐานทางวิทยาศาสตร์รองรับว่าช่วยเสริมความไวของอินซูลิน ภายใต้การดูแลและคำแนะนำของแพทย์อย่างเคร่งครัด
- การติดตามผลและปรับแผนอย่างต่อเนื่อง: มีการติดตามผลและปรับแผนการดูแลให้สอดคล้องกับความก้าวหน้า เพื่อให้เกิดผลลัพธ์ที่ดีที่สุดและยั่งยืน
แนวทางนี้มุ่งเน้นให้ผู้ป่วยเป็นผู้เข้าใจและมีส่วนร่วมในการดูแลสุขภาพของตนเองอย่างแท้จริง
ภาวะดื้ออินซูลินเป็นมากกว่าสัญญาณเตือนก่อนเบาหวาน แต่เป็นกระจกสะท้อนถึงความไม่สมดุลของร่างกายที่ต้องการการดูแลเอาใจใส่ การทำความเข้าใจกลไก ปัจจัยเสี่ยง และแนวทางการฟื้นฟูสุขภาพอย่างองค์รวม จะช่วยให้เราสามารถชะลอความเสื่อมและป้องกันโรคร้ายแรงได้อย่างมีประสิทธิภาพ ในฐานะแพทย์เวชศาสตร์ชะลอวัย เราเชื่อมั่นในการฟื้นฟูสมดุลร่างกายด้วยสารอาหาร โภชนาการ และการปรับพฤติกรรมเป็นลำดับแรก การปรับเปลี่ยนวิถีชีวิตให้เหมาะสม การเลือกรับประทานอาหารที่มีประโยชน์ การออกกำลังกายที่สม่ำเสมอ และการจัดการความเครียดอย่างมีประสิทธิภาพ ล้วนเป็นเสาหลักที่สำคัญในการกลับคืนสู่สุขภาพที่ดี การเข้าใจร่างกายตัวเองและการร่วมมือกับแพทย์ผู้เชี่ยวชาญ จะนำไปสู่การดูแลสุขภาพที่ยั่งยืนและมีคุณภาพชีวิตที่ดีอย่างแท้จริง
